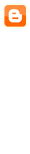Colite Ulcerativa: consenso no seu manejo pelas ECCO e ESPGHAN
Atenção! As imagens e tabelas que possam ter sido referenciadas no texto estão em processo de atualização! Em breve você acessará uma versão atualizada deste artigo.
Prefácio
Em Setembro de 2012 o Journal of Pediatric Gastroenterology and Nutrition (55;340-61) publicou o seguinte artigo:“Management of Pediatric Ulcerative Colitis: Joint ECCO and ESPGHAN Evidence-based Consensus Guidelines“com o objetivo de propor um consenso focalizando o manejo a respeito dos principais aspectos relacionados ao diagnóstico e aos cuidados clínicos nas crianças e adolescentes portadoras de Colite Ulcerativa. Vale ressaltar que estas normas de conduta se relacionam somente aos pacientes atendidos ambulatorialmente, posto que o manejo das crianças hospitalizadas portadoras de Colite Ulcerativa aguda grave está descrito em outra publicação (Am J Gastroenterol, 2011;106:574-88).
Introdução
Colite Ulcerativa é uma doença inflamatória crônica redicivante do intestino grosso, estendendo-se de forma continua a partir do reto, e, em graus variáveis, em direção às porções proximais do colon (Figura 1).
Não existe um único critério que possa diagnosticar de forma acurada a Colite Ulcerativa. Tipicamente a Colite Ulcerativa é suspeitada em um paciente que apresenta diarreia sanguinolenta, tenesmo, dor abdominal, e, quando os sintomas tornam-se graves, perda de peso, fadiga e vômitos. A incidência de Colite Ulcerativa em pacientes pediátricos afeta de 15 a 20% dos pacientes de todas as faixas etárias, variando de 1 a 4 para 100.000/ano na maioria das regiões da América do Norte e Europa (Figura 2).
A Colite Ulcerativa na infância costuma ser extensa entre 60 a 80% de todos os casos, taxa esta duas vezes mais frequente do que as descritas nos adultos. Por causa da extensão da enfermidade, ela tem sido consistentemente associada com sua gravidade, e, portanto, não é de se surpreender que a existência da Colite Ulcerativa na idade pediátrica associa-se a um curso de maior morbidade, acarretando uma taxa de colectomia após 10 anos de 30 a 40%, enquanto que nos adultos essa taxa é de 20%. Aproximadamente entre 20 e 30% das crianças com Colite Ulcerativa irão requerer internação hospitalar em decorrência de uma exacerbação aguda antes da transição para a vida adulta, taxas essas que são duas vezes mais elevadas do que aquelas verificadas quando a enfermidade se instala na vida adulta. As crianças também apresentam várias características singulares que estão relacionadas com a idade, tais como, crescimento, puberdade, estado nutricional, densidade mineral óssea e, mais ainda, durante a adolescência devem ser agregadas as necessidades psicossociais e o desenvolvimento intelectual.
O objetivo de estabelecer normas de conduta para o manejo da Colite Ulcerativa na idade pediátrica foi baseado em uma revisão sistemática da literatura em um robusto processo de consenso constituído por um grupo internacional de trabalho de especialistas na Doença Inflamatória Intestinal da ESPGHAN e ECCO. A seguir passo a descrever os principais tópicos discutidos e consensuados a respeito da Colite Ulcerativa em pacientes pediátricos.
Monitoração e Previsão
Investigações de rotina no momento do diagnóstico e diagnóstico diferencial:
1) O diagnóstico da Colite Ulcerativa baseia-se na combinação dos seguintes aspectos: história, exame físico e ileocolonoscopia com histologia de múltiplas biópsias realizada por gastroenterologista com expertise pediátrica (Figura 3).
2) Endoscopia digestiva alta está recomendada em todos os casos para excluir Doença de Crohn.
3) As investigações laboratoriais iniciais devem incluir os seguintes testes: hemograma, ferro sérico, ferritina sérica, hemossedimentação, enzimas hepáticos, albumina sérica e proteína C reativa.
4) Cultura de fezes é obrigatória para excluir diarreia infecciosa; pesquisa de toxina para Clostridium difficile está recomendada em pelo menos três amostras independentes de fezes.
5) Nas crianças menores de 2 anos investigações imunológicas adicionais e testes alérgicos podem ser necessários para excluir colite relacionada à imunodeficiência primária ou doença alérgica.
Pontos Práticos
1) Exame de imagem é recomendado para excluir Doença de Crohn e deve ser realizado particularmente nos pacientes que apresentam fenótipos atípicos (Figura 4).
2) Marcadores sorológicos de inflamação nas crianças com colite em atividade podem ser normais, especialmente nos casos de doença de leve intensidade.
3)Marcadores inflamatórios fecais, mais notavelmente calprotectina mas também lactoferrina, efetivamente diferenciam colite de diarreia não inflamatória; entretanto, na vasta maioria dos casos diarreia sanguinolenta encontra-se presente, o que indica inflamação colônica. Portanto, os marcadores fecais usualmente não são necessários como parte da investigação diagnóstica da Colite Ulcerativa, ao menos que sejam utilizados para determinar os valores basais em relação a uma referência futura.
4) Marcadores sorológicos tais como ANCA e ASCA podem ser úteis para diferenciar Colite Ulcerativa (ANCA positiva, ASCA negativa) de Doença de Crohn; o diagnóstico de Colite Ulcerativa deve ser reavaliado nos casos de ASCA positivo.
5) Testes de avaliação imunológica para as apresentações atípicas e nas crianças menores de 2 anos de idade incluem: fenotipagem dos linfócitos, imunoglobulinas séricas, bem como análises funcionais das respostas linfocíticas a antígenos/mitógenos e neutrófilos, incluindo doença granulomatosa crônica. Nos lactentes a pesquisa alérgica deve se basear principalmente em teste de eliminação do suposto alergeno alimentar da dieta do paciente.
Avaliando e prevendo a atividade da doença
A avaliação endoscópica está recomendada no momento do diagnóstico, antes de intervenções terapêuticas de maior monta e quando a avaliação clínica é questionada; a avaliação endoscópica nas crianças não está rotineiramente recomendada durante as exacerbações, quando estas não são intensas ou durante a remissão clínica, exceto quanto à vigilância para câncer (Figura 5).
Pontos Práticos
1) A obtenção da remissão está associada com uma melhoria dos desfechos de longo prazo; entretanto não há qualquer evidência para sugerir que a avaliação endoscópica da reparação da mucosa seja suficientemente superior ao juízo clínico quanto à remissão (Figura 6).
2) O índice de atividade da Colite Ulcerativa em pediatria (PUCAI) é um escore validado que não inclui endoscopia ou marcadores laboratoriais e é facilmente realizado diariamente. Geralmente PUCAI menor do que 10 indica remissão, entre 10 e 34 atividade leve da doença, entre 35 e 64 atividade moderada e acima de 65 pontos atividade intensa. Uma resposta clínica significativa é indicada por uma queda no PUCAI de pelo menos 20 pontos. Na prática, os clínicos devem ter como padrão de referência para tomar uma decisão a respeito da resposta clínica os valores acima referidos, porém estes valores podem variar individualmente de acordo com o critério de avaliação do clínico.
3) Nos ensaios terapêuticos o escore PUCAI pode ser utilizado como uma medida de desfecho primário não invasivo, posto que ficou demonstrado ser ele um índice válido e que possui alta correlação com a colonoscopia.
4) Antes de se indicar alterações no manejo terapêutico da doença em atividade, é necessário assegurar-se que os sintomas estejam relacionados à atividade da enfermidade e que não sejam o resultado de outros problemas clínicos, tais como: Síndrome do Intestino Irritável, dismotilidade, sobrecrescimento bacteriano, complicações da própria Colite Ulcerativa (por exemplo estenose), Doença Celíaca, Intolerância ao ácido Aminosalicílico (5/ASA) ou infecção pelo Costridium difficile ou Citomegalovirus.
5) Os seguintes exames laboratoriais devem ser realizados periodicamente: hemograma completo, albumina sérica, enzimas hepáticos e marcadores da atividade inflamatória.
6) Níveis de calprotectina fecal entre 100 e 150 ug/g indicam inflamação da mucosa colônica. O seu papel em predizer uma recidiva clínica necessita ser futuramente estudado de forma prospectiva correlacionando-o com variáveis clínicas, antes de se poder utilizar os níveis da calprotectina fecal como referência para serem propostas alterações terapêuticas.
MANEJO CLÍNICO
Terapêutica com 5-ASA pelas vias oral e retal
1) Regimes de terapêutica com 5-ASA por via oral são recomendados como a primeira linha de indução terapêutica para a Colite Ulcerativa com atividade leve a moderada, e para a manutenção da remissão independentemente de outros tratamentos iniciais (Figura 7).
2) Monoterapia com 5-ASA tópica pode ser eficaz em um grupo selecionado de crianças com proctite de leve a moderada; entretanto, este fato é um fenótipo raro em Pediatria.
3) A combinação terapêutica com 5-ASA pelas vias oral e retal é mais efetiva do que a via oral isoladamente. Portanto, sempre que tolerados, enemas com 5-ASA (ou enemas com esteróides caso a 5-ASA não seja tolerada) devem ser oferecidos juntamente com a terapêutica por via oral para induzir a remissão da doença mesmo nos casos mais extensos.
4) O uso de 5-ASA por via retal é superior ao uso de corticoesteróides por via retal e, portanto sua prática deve ser a preferida.
Pontos Práticos
1) Mesalazina e Sulfasalazina são as 5-ASAs de escolha. Mesalazina por via oral deve ser usada na dose de 60 a 80mg/kg de peso/dia dividida em duas doses até o máximo de 4,8g diariamente. O uso de 5-ASA por via retal deve ser a dose de 25mg/kg de peso até ao máximo de 1g diariamente. A Sulfasalazina deve ser usada a dose de 40 a 70 mg/kg de peso/dia por via oral dividida em duas doses com uma dose máxima de 4g/dia. A dose máxima combinada pelas vias oral e retal não deve exceder a dose oral padrão em mais de 50% (Figura 8).
2) A dose de manutenção deve ser similar à dose utilizada na terapêutica de indução, mas, doses mais baixas podem ser levadas em consideração após um período de remissão sustentável da Colite Ulcerativa (não menor do que 40mg/kg de peso ou 2,4g/dia; a dose mínima efetiva em adultos é 1,2g/dia). Não há qualquer evidência que suporte a superioridade da Sulfasalazina sobre a Mesalazina. A Sulfasalazina pode ser particularmente útil nos pacientes que apresentam artropatia associada; ela é consideravelmente mais barata e também é a única que apresenta formulação disponível na forma líquida. Por outro lado, ela está, entretanto, associada a mais efeitos adversos. O aumento gradual da Sulfasalazina entre 7 e 14 dias pode diminuir a taxa de efeitos adversos dose-dependente tais como cefaléias e distúrbios gastrointestinais.
3) A ausência de resposta à Mesalazina por via oral após duas semanas de terapia é uma indicação para se considerar um tratamento alternativo, como por exemplo, a adição de terapêutica tópica ou corticoesteróides por via oral.
4) A manutenção da 5-ASA deve ser continuada indefinidamente ao menos que surja intolerância, em virtude da sua reconhecida alta efetividade e excelente perfil de segurança.
5) A intolerância aguda ao 5-ASA pode simular um broto de colite. Uma resposta positiva a retirada da 5-ASA e consequente recidiva dos sintomas após nova provocação fornece a chave para este diagnóstico, o que indica a não utilização posterior de quaisquer medicamentos que contenham 5-ASA.
6) O emprego terapêutico por via retal deve ser oferecido para a criança, mas não deve ser forçado porque existem outras alternativas efetivas.
Corticosesteróides por via oral
1) Corticosesteróides por via oral são eficazes para induzir a remissão clínica nos pacientes pediátricos mas não são eficazes para manter a remissão clínica (Figura 9).
2) Corticosesteróides por via oral estão recomendados na Colite Ulcerativa de moderada intensidade em pacientes selecionados que apresentam sintomas sistêmicos e naqueles com doença grave sem sintomas sistêmicos, ou naqueles pacientes que fracassaram na tentativa de alcançar a remissão utilizando terapêutica com dose ótima de 5-ASA. Muitos pacientes que apresentam doença grave devem ser internados para receber terapia intravenosa com corticoesteróide.
3) A dose de prednisona/prednisolona deve ser de 1mg/kg até no máximo 40mg ministrada diariamente, em dose única.
4) A corticoesteróide-dependência nas crianças não deve ser aceita; a estratégia da retirada do corticoesteróide deve ser devidamente estudada.
PONTOS PRÁTICOS
1) A prednisona (pró-droga da prednisolona) ou a prednisolona (corticoesteróide biologicamente ativo) podem ser usadas por via oral em doses comparáveis. A budesonida por via oral não é recomendada para a Colite Ulcerativa. Dados recentes sugerem que a administração oral e retal de BDP, um novo corticoesteróide de ação tópica pode ser tão eficaz quanto a prednisona nos casos de Colite Ulcerativa leve ou moderada.
2) A administração de uma dose única total pela manhã é aconselhável para reduzir o potencial prejuízo sobre o crescimento.
3) No caso da existência de refratariedade ao corticoesteróide (inexistência de resposta ao corticoesteróide durante 7 a 14 dias) deve-se realizar a busca de uma dose ótima para definir o tratamento.
4) A corticoesteróide-dependência é definida como a remissão da doença com a utilização do respectivo corticoesteróide, porém, com recorrência dos sintomas quando a dose é diminuída, ou então, dentro dos três meses seguintes da sua completa retirada, ou ainda se o corticoesteróide não pôde ser suspenso dentro de 14 a 16 semanas de tratamento. A corticoesteróide-dependência deve ser evitada por meio do escalonamente da dose de manutenção existente ou pela adição de terapia tópica.
5) Na tabela 1, abaixo, esta exemplificada uma proposta da retirada progressiva do corticoesteróide, baseada na experiência prática dos experts.
Antibióticos e Probióticos (excluindo Poucite)
1) Há insuficiente evidência para recomendar terapia rotineira com antibióticos ou probióticos em pacientes ambulatoriais para indução ou manutenção da remissão.
2) Probióticos podem ser considerados de utilidade nos pacientes com Colite Ulcerativa de moderada intensidade e que são intolerantes à 5-ASA, ou como uma terapia coadjuvante naqueles pacientes que apresentam atividade residual moderada, a despeito de estarem recebendo a terapia padronizada.
PONTOS PRÁTICOS
1) A eficácia dos probióticos nos ensaios clínicos tem sido demonstrada quando se utilizam VSL#3 (Tabela 2 – doses diárias) e Escherichia coli Nissle.
2) Probióticos devem ser indicados com cautela nos pacientes gravemente imuno-comprometidos ou naqueles que sejam portados de catéteresintravenosos, devido ao risco de surgimento de sepse. Distensão abdominal, flatulência e náuseas podem estar associadas com a utilização do VSL#3 (Figura 10).
IMUNOMODULADORES
1) Tiopurinas (Azatioprina ou Mercaptopurina) são recomendadas para a manutenção da remissão nas crianças que apresentam intolerância à 5-ASA ou naquelas que apresentam recidivas frequentes (2-3 recidivas por ano) ou ainda, naquelas que apresentam dependência aos corticoesteróides, a despeito do uso de 5-ASA em doses máximas; as tiopurinas são ineficazes para induzir a remissão da doença (Figura 11).
2) Tiopurinas são recomendadas para o tratamento de manutenção após a indução da remissão pelos corticoesteróides durante um quadro grave e agudo de colite, porque este é um indicador de alto valor para se pensar em um curso agressivo da doença; entretanto, a monoterapia de manutenção com 5-ASA deve ser considerada nas crianças virgens de tratamento, que apresentam um quadro agudo de colite grave que responde rapidamente ao uso de corticoesteróide (Figura 12).
3) O emprego de ciclosporina ou tacrolimus como droga inicial de tratamento durante um episódio agudo grave de colite deve ser suspenso após 4 meses, e servir como ponte para o emprego das tiopurinas (Figura 13).
4) A evidência atualmente disponível não é suficiente para se recomendar o uso de metotrexate em crianças com Colite Ulcerativa.
PONTOS PRÁTICOS:
1) O efeito terapêutico das tiopurinas pode tardar de 10 a 14 semanas após o início do tratamento.
2) A dose pode ser ajustada para aproximadamente 2,5mg/kg de azatioprina e 1 a 1,5mg/kg demercaptopurina, em uma única dose diariamente.
3) A determinação do genótipo ou fenótipo da tiopurina metiltransferase (TPMT), se disponível, deve ser estimulada para identificar os pacientes com maiores riscos de sofrerem mielossupressão profunda precocemente. A dose deve ser reduzida nos pacientes heterozigotos ou naqueles com baixa atividade da TPMT. Tiopurinas não devem ser utilizadas nas crianças que são homozigotas para polimorfismos da TPMT ou naquelas com atividade extremamente baixa da TPMT. A mielossupressão ainda pode ocorrer mesmo na presença de atividade normal da TPMT. E, portanto, deve-se monitorar regularmente os níveis das células sanguíneas e, além disso, a monitoração dos testes de função hepática estárecomendada em todos os casos (Figura 14).
4) Tiopurinas devem ser suspensas no caso de mielossupressão ou pancreatite clinicamente significante. A reintrodução das tiopurinas após um episódio de leucopenia pode ser considerada em dose mais baixa após uma cuidadosa avaliação dos riscos e benefícios, e após a determinação da atividade da TPMT e seus respectivos metabolitos. A troca deazatioprina por mercaptopurina pode ser exitosa nos casos de gripe e eventos gastrointestinais adversos.
5) A dosagem dos metabolitos das tiopurinas pode ajudar nos pacientes em que ocorreu um fracasso terapêutico, para avaliar a complacência e para avaliar a natureza de uma possível toxicidade (isto é, leucopenia ou enzimas hepáticos elevados).
6) A manutenção do uso da 5-ASA após a introdução das tiopurinas pode ter algumas vantagens, mas não há suficiente evidência para recomendar este procedimento de uma forma rotineira (Figura 15).
7) Tacrolimus por via oral pode ser utilizado em um grupo selecionado de crianças com Colite Ulcerativa atendidas ambulatorialmente como uma ponte para as tiopurinas.
8) Metotrexate deve ser considerado somente em casos raros de Colite Ulcerativa que apresentam fracasso em responder ou que são intolerantes às tiopurinas, quando outras alternativas não se encontram disponíveis. O status vacinal deve ser avaliado em todas as crianças. Deve ser realizada uma tentativa para imunizar as crianças com vacinas vivas no máximo com até 6 semanas de antecedência antes do início do tratamento com agentes imunossupressores, porém, a imunização não deve retardar o emprego das drogas necessárias para controlar a enfermidade.
AGENTES BIOLÓGICOS
1) Infliximab (REMICADE) deve ser o tratamento de escolha em crianças com Colite Ulcerativapersistentemente ativa, ou corticoesteróide-dependente, e não controlada por 5-ASA eTiopurinas (Figura 16).
2) Infliximab pode ser a terapêutica de escolha nas crianças com Colite Ulcerativa refratária ao corticoesteróide (por via oral ou intravenosa). Caso a medicação com Infliximab tenha se iniciado durante um episódio agudo em um paciente virgem de tratamento com Tiopurinas, então, neste caso o Infliximab pode ser utilizado como uma ponte para a medicação com Tiopurinas. Nesta circunstância o Infliximab pode ser descontinuado após aproximadamente 4 a 8 meses (Figura 17).
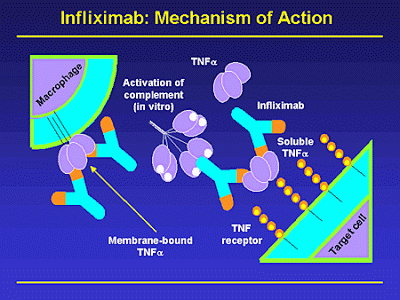
Figura 17.
3) Adalimumab (HUMIRA) somente deve ser utilizado naqueles pacientes que deixaram de responder ou se tornaram intolerantes ao Infliximab (Figura 18).
PONTOS PRÁTICOS:
1) Atualmente, o Infliximab deve ser considerado como agente biológico de primeira linha em crianças comColite Ulcerativa e deve ser administrado à dose de 5mg/kg (3 doses de indução em 6 semanas, 0-2-6, seguida da dose de 5mg/kg a cada 8 semanas como manutenção); a individualização da dose poderá ser necessária (Figura 19).
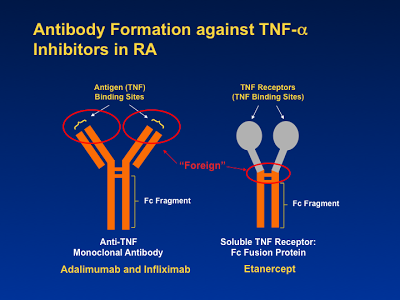
Figura 19.
2) A mensuração dos níveis séricos de Infliximab e dos anticorpos contra o Infliximab poderão otimizar o tratamento quando ocorrer um fracasso na manutenção da remissão. No caso de haver baixos níveis séricos de Infliximab e ausência de anticorpos, então, poderá estar indicado um escalonamento da dose. Níveis indetectáveis de Infliximab na presença de anticorpos podem indicar perda da resposta e com isso a necessidade do escalonamento da dose ou mesmo sua substituição por uma droga diferente. Níveis normais de Infliximab sugerem ausência de resposta primária ou então uma alternativa diagnóstica como causa dos sintomas (Figura 20).
Figura 20.
3) Tomando-se por base a literatura com pacientes adultos e séries de casos pediátricos, Adalimumabdeve ser iniciado à dose de 100mg/metro quadrado até o máximo de 160mg, seguido por 50mg até o máximo de 80mg após 2 semanas, e então, 25mg até o máximo de 40mg a cada 2 semanas; a individualização da dose poderá ser necessária (Figura 21).
Figura 21.
4) Não há uma evidência positiva para dar suporte a utilização combinada de Infliximab com Tiopurinasem crianças com Colite Ulcerativa cujo o tratamento com Tiopurinas fracassou. Agentes biológicos, entretanto, são utilizados por alguns especialistas em combinação com Tiopurinas por pelo menos nos primeiros 4 a 8 meses de tratamento, mesmo se a criança não tiver respondido às Tiopurinas. A avaliação da segurança versus benefícios do tratamento combinado necessita ser detalhadamente explanado à família do paciente.
5) É desconhecido se a terapêutica com 5-ASA oferece alguma vantagem se combinada com agentes biológicos, porém, considerando-se seu benefício potencial (incluindo uma possível quimio-prevenção contra o câncer) e sua alta segurança não é totalmente desprovido de razoabilidade recomendar essa combinação terapêutica.
OUTRAS INVESTIGAÇÕES INTERVENCIONAIS
PONTOS PRÁTICOS:
1) A Aferese de granulócitos/monócitospermanece sendo uma estratégia terapêutica polêmica e, portanto, não pode ser recomendada rotineiramente. Ela pode ser uma opção terapêutica remota para a indução e a manutenção da remissão nas crianças que apresentam persistência da atividade da Colite Ulcerativa, de leve a moderada, quando não existem outras opções terapêuticas medicamentosas.
2) A suplementação com OMEGA-3 não é eficaz para a indução ou manutenção da remissão, mesmo em altas doses, nas crianças com Colite Ulcerativa.
CONSIDERAÇÕES CIRÚRGICAS
1) Colectomia eletiva pode ser indicada nas crianças comColite Ulcerativa ativa ou corticoesteróide dependente a despeito de exaustivos tratamentos com 5-ASA,Tiopurinas, e terapia com anti-TNF (Fator de Necrose Tumoral), ou ainda, na presença de displasia colônica (Figura 22).
2) Geralmente a proctocolectomia (restauradora “pouch” ileoanal ou anastomose ileal “pouch-anal”), especialmente a “pouch” em J é preferível sobre o rebaixamento direto ileoanal ou a anastomose ileoretal nas cirurgias eletivas em crianças com Colite Ulcerativa (Figura 23).
3) A abordagem cirúrgica laparoscópica pode ser utilizada com segurança em crianças com baixas taxas de complicação e propiciam resultados cosméticos eficientes.
PONTOS PRÁTICOS:
1) A enfermidade deve ser exaustivamente reavaliada antes da indicação da colectomia, o que inclui repetição da ileocolonoscopia e, também, descartar outras causas dos sintomas.
2) Há controvérsias sobre o papel da anastomose ileoretal, mas estas podem ser consideradas em meninas que estejam prioritariamente preocupadas a respeito da reduzida fecundidade associada a proctocolectomia restauradora. Altas taxas de fracasso precoce têm sido relatadas e torna-se necessário o seguimento de longo prazo o “toco” remanescente.
3) Uma cirurgia de 2 estágios (colectomia e formação de “pouch” com ileostomia em um primeiro estágio, e fechamento do estoma em um segundo estágio) é a abordagem mais comum para a cirurgia eletiva na Colite Ulcerativa . Uma cirurgia de 3 estágios (isto é, dividindo a primeira operação realizando primeiramente a colectomia e então posteriormente a formação da “pouch”) deve ser considerada nos pacientes que receberam altas doses de corticoesteróides ou naqueles que sofreram desnutrição grave, e, ainda quando o diagnóstico da Doença de Crohn não tenha sido completamente excluída (Figura 24).
4) Proctocolectomia restauradora sem a realização da ileostomia protetora (isto é, primeiro estágio da operação) pode ser segura em crianças selecionadas que não apresentam quaisquer fatores de riscos (isto é, altas doses de corticoesteróides).
5) Não é necessária a preparação pré-cirúrgica do intestino.
6) A necessidade pré-operatória de altas de corticoesteróides e a indicação questionável de INFLIXIMAB estão associadas com aumento das complicações cirúrgicas; é provável que estas complicações não estejam presentes quando o tratamento é realizado com as Tiopurinas ou os inibidores da calcineurina.
7) Os riscos de complicações tromboembólicas são baixos nos pacientes pediátricos com Colite Ulcerativa atendidos ambulatorialmente e, portanto, profilaxia tromboembólica rotineira não deve ser recomendada.
“POUCHITE”
1) Quando a “Pouchite” é suspeitada pela primeira vez, deve ser realizada endoscopia com biópsias da mucosa para a confirmação diagnóstica (Figura 25).
2) O tratamento de primeira linha da “Pouchite” deve ser um curso de 14 dias de antibióticos; ciprofloxacin parece oferecer resultados mais eficazes que o metronidazol; nos casos persistentes a combinação de metronidazol e ciprofloxacin ou budesonida por via oral pode ser empregada (Figura 26).
3) Probióticos podem ser utilizados para a manutenção da remissão induzida por antibióticos nos casos de “Pouchite” recorrente.
4) Melazalina tópica é um tratamento eficaz para eliminar a inflamação do coto retal residual.
PONTOS PRÁTICOS:
1) Nos casos de sintomas similares a “Pouchite” crônica (superior a 4 semanas) ou refratária, outros diagnósticos devem ser suspeitados, incluindo, a saber: inflamação do coto retal residual, Doença de Crohn não diagnosticada, úlcera anastomótica, infecção da “Pouchite” e estenose anastomótica.
2) A determinação da calprotectina fecal pode refletir o grau de inflamação da “pouch”.
3) Os seguintes medicamentos são comumente utilizados durante 14 dias para o tratamento da “Pouchite”: a)metronidazol (20 a 30mg/kg/dia em 3 doses) e/ou ciprofloxacin (30mg/kg/dia no máximo de até 1g/dia dividido em 2 doses) (Figura 27).
4) O uso de imunossupressores ou INFLIXIMAB pode ser considerado no caso de “Pouchite” refratária.
OUTRAS CONSIDERAÇÕES SOBRE O MANEJO DA COLITE ULCERATIVA
Manifestações extra-intestinais (MEI) com especial interesse na artrite e na colangite primária esclerosante (CPE)
1- O diagnóstico de artrite pauciarticular (tipo 1: quando afeta menos de 5 grandes articulações) é estabelecido em base clínica, e o tratamento deve ser primariamente dirigido para induzir a remissão da enfermidade intestinal.
2- Quando a artrite está presente, a sulfasalasina é a droga 5-ASA apropriada para o tratamento de manutenção da Colite Ulcerativa.
PONTOS PRÁTICOS
1- A MEI ocorre em cerca de até 30% dos paciente pediátricos com Colite Ulcerativa envolvendo potencialmente a pele, articulações, sistema hepatobiliar e os olhos. Algumas dessas manifestações estão claramente relacionadas com a atividade da doença intestinal (por exemplo: eritema nodoso, artrite periférica) enquanto que outras ocorrem de forma independente (por exemplo: pioderma grangrenoso, uveíte, espondilite anquilosante e CPE.
2- A colangiografia por ressonância magnética deve ser a primeira linha de investigação para o diagnóstico da colangite nas crianças, mas sua interpretação pode ser difícil em lactentes.
Crescimento, osso e nutrição
1- O estado nutricional e o crescimento das crianças com Colite Ulcerativa deve ser continuamente monitorado; suporte nutricional deve ser oferecido quando requisitado.
2- Nutrição enteral ou parenteral é inapropriada para o tratamento da doença primária na Colite Ulcerativa.
3- Dietas especiais ou suplementações dietéticas não são eficazes para induzir ou manter a remissão na Colite Ulcerativa e em algumas circunstâncias pode acarretar o risco de deficiências nutricionais.
4- O estado mineral ósseo deve ser avaliado usando a densitometria óssea, particularmente nas crianças com Colite Ulcerativa intensamente ativa e que estejam recebendo tratamento com corticoesteróides de forma prolongada ou repetidas vezes.
PONTOS PRÁTICOS
1- As crianças com Colite Ulcerativa que não estejam recebendo uso excessivo de corticoesteróides usualmente apresentam velocidade de crescimento normal.
2– A continuidade de uma dieta regular é recomendada durante a doença com atividade leve ou moderada.
3- Caso a ingestão oral seja deficiente, em decorrência da anorexia devido a atividade da doença, pode estar indicado o uso de nutrição enteral ou mesmo suplementos com alta densidade energética.
4- Pacientes com Colite Ulcerativa apresentam uma menor tendência para diminuição da densidade mineral óssea em comparação com pacientes com doença de Crohn.
5- Nutrição adequada, controle do peso por meio de exercícios, controle adequado da enfermidade, restrição ao fumo e estratégia de utilizar corticoesteróides de forma fracionada, devem ser sempre utilizadas para promoção da saúde óssea.
Suporte psicossocial e adesão ao tratamento
1- A intervenção psicológica deve ser oferecida aos pacientes que venham a necessitá-la, porque este é um fator de melhora na qualidade de vida.
2- A falta de adesão ao tratamento medicamentoso deve também ser suspeitado naqueles pacientes que particularmente apresentam um curso instável da enfermidade.
PONTOS PRÁTICOS
1- Todas as visitas clínicas ambulatoriais devem incluir atenção aos problemas psicológicos como parte da consulta.
2- Programas de assistência médica pediátricos de doença inflamatória intestinal devem estar preparados para oferecer intervenções psicológicas de acordo com as necessidades individuais e recursos locais, envolvendo especialistas qualificados.
3- A adesão ao tratamento deve ser avaliada nas entrevistas de, ambos, adolescentes e pais.
4- A adesão ao tratamento deve ser estimulada por meio do fornecimento de informação detalhada a respeito da medicação prescrita, mantendo-se o ônus mais baixo possível da utilização de múltiplos comprimidos orais, dando-se preferencia a utilização de doses diárias únicas, sempre que possível.
Cuidados na transição
1- Todo adolescente deve ser incluído em um programa de transição para que possa ser adaptado na organização local para a transferência do atendimento da unidade pediátrica para a unidade de adultos.
2- O adolescente de ser estimulado a assumir um aumento da sua responsabilidade do seu tratamento e visitar o ambulatório pelo menos uma vez sem estar na companhia dos seus pais.
PONTOS PRÁTICOS
1- Sempre que possível o adolescente deve ser consultado em um atendimento clínico conjunto entre o Gastroenterologista Pediátrico e o de adulto.
2- O tempo da transição deve ser individualmente adaptado de acordo com a condição psicossocial do adolescente. A maioria dos adolescentes irão se beneficiar deste programa de transição após os 18 anos de idade.
SÍNTESE E SUMÁRIO
O objetivo do tratamento da doença ativa deve ser a completa remissão da mesma e, usualmente, este objetivo pode ser avaliado clinicamente sem que haja necessidade da realização de nova colonoscopia para sua certificação. Aminosalicilatos são consideradas as drogas de primeira linha de tratamento para a indução e manutenção da remissão na Colite Ulcerativa leve a moderada. Corticoesteróides devem ser somente utilizados como agentes de indução. Caso o paciente, dentro de 1 a 2 semanas, não responda de forma objetiva ao uso de corticoesteróides orais, então, a administração por via intravenosa dos corticoesteróides deve ser considerada. Nos casos refratários não graves, a administração alternativa, em pacientes ambulatoriais, deve incluir Infliximab no seu tratamento; em um grupo selecionado de pacientes, o uso de Tacrolimus por via oral deve ser considerado. A maioria dos pacientes que receberam corticoesteróides por via intravenosa devem ser “desmamadas” pelas tiopurinas, e caso sejam virgens de tratamento com 5-ASA, devem subsequentemente receber este tratamento após um longo período de completa remissão. Todas as crianças com Colite Ulcerativa devem ser tratadas com uma terapia de manutenção indefinidamente. Finalmente, a colectomia na Colite Ulcerativa é sempre uma opção viável que deve ser discutida quando os tratamentos clínicos escalonados tenham fracassado.