Doença Celíaca e Constipação
Atenção! As imagens e tabelas que possam ter sido referenciadas no texto estão em processo de atualização! Em breve você acessará uma versão atualizada deste artigo.
Uma manifestação clínica pouco descrita e aparentemente contraditória, mas que deve ser considerada em determinadas circunstâncias
A clássica descrição da Doença Celíaca cursando com diarreia crônica e agravo do estado nutricional, ou seja, a manifestação florida e consagrada desta enfermidade, nos dias atuais, já não é vista com tanta frequência como ocorria em um passado não distante. As possíveis razões para esta mudança de comportamento de apresentação não são de todo conhecidas, mas sem dúvida alguma, o advento dos testes sorológicos de rastreamento, inicialmente com a introdução dos anticorpos anti-gliadina, e posteriormente com os anticorpos anti-endomíseo e anti-transglutaminase, mais sensíveis e específicos do que os primeiros propiciaram desvendar o que se convencionou denominar o “iceberg” da Doença Celíaca. A parte visível seria constituída pelas manifestações floridas e a submersa representaria as mais diversas formas chamadas de “atípicas” ou “silentes”, ou ainda “monossintomáticas” ou “assintomáticas”. Nestas circunstâncias passaram a ser descritas inúmeras manifestações não convencionais, digestivas e extra-digestivas. Dentre as manifestações atípicas digestivas a constipação surge como uma das possibilidades sintomáticas, muito embora seja pouco descrita na literatura médica. Neste sentido, no número de junho de 2012 da Revista Paulista de Pediatria tivemos a oportunidade de publicar o artigo“Doença Celíaca e Constipação: descrição de uma manifestação clínica atípica pouco frequente – Cristiane Boé, Adriana C. Lozinsky, Francy R. Patrício, Jacy A. Andrade, Ulysses Fagundes-Neto. – Revista Paulista de Pediatria 2012;30:283-7”. Considerando a alta prevalência de constipação no nosso meio e reconhecendo que a imensa maioria dos pacientes que apresenta esta queixa, o problema representa um transtorno funcional, há uma tendência natural em não se aprofundar na investigação clínica-laboratorial. Entretanto, quando algum sinal de alerta pode ser caracterizado é necessário levantar a suspeita de se estar lidando com alguma patologia de caráter bem definido, e, portanto, avançar na investigação diagnóstica. Por esta razão, a seguir transcrevo na íntegra o supracitado relato de 2 casos de Doença Celíaca cursando com constipação.
INTRODUÇÃO
A Doença Celíaca (DC) é uma intolerância permanente ao glúten, caracterizada por atrofia total ou subtotal da mucosa do intestino delgado proximal, hiperplasia das criptas e infiltrado linfocítico intra-epitelial, e conseqüente má absorção dos nutrientes da dieta, em indivíduos geneticamente susceptíveis (1). A DC é considerada uma enteropatia crônica imunomediada (2) e apresenta íntima associação com o antígeno de histocompatibilidade (HLA) da classe II, DQ2 e DQ8 (3).
A forma clássica da DC, descrita por Samuel Gee (3), em 1888, caracteriza-se por diarréia crônica, distensão abdominal, perda de peso e/ou retardo no ritmo do crescimento, vômitos, dor abdominal, irritabilidade e atrofia da musculatura glútea (4). Embora esta ainda seja a forma mais freqüente de manifestação clínica da DC, cada vez mais estão sendo descritas as formas atípica e assintomática.
A descrição de constipação como manifestação atípica da DC é pouco freqüente na literatura, principalmente em Pediatria. Egan-Mitchell et al (5), em 1972, realizaram uma análise de 112 crianças com diagnóstico de DC e encontraram que 10,7% (12) delas apresentavam constipação. Por outro lado, Sharma A et al (6), em 2007, realizaram um estudo com crianças com suspeita diagnóstica de DC e verificaram que em 4% (1/18) dos casos a manifestação atípica era constipação.
O objetivo deste artigo é relatar 2 casos de pacientes portadores de DC cuja manifestação clínica atípica foi constipação crônica.
RELATO DOS CASOS
Caso 1
Paciente do sexo feminino, 36 meses de idade, apresentava queixa de constipação desde os 18 meses. Era acompanhada no serviço de Ortopedia do Hospital São Paulo, devido à história de torcicolo crônico recidivante (sic). Como apresentasse concomitantemente queixa de constipação crônica foi encaminhada ao serviço de Gastroenterologia Pediátrica da mesma instituição.
Segundo a mãe, a partir dos 18 meses a menor passou a ter dificuldade para evacuar, caracterizada por eliminação de fezes endurecidas, de formato cilíndrico com rachaduras e espessura aumentada.
A paciente fazia esforço e sentia dor para evacuar, e em algumas ocasiões apresentava sangue vivo rutilante em fio de linha recobrindo as fezes. Devido a estes sintomas fazia uso frequente de lactulose em baixas doses, sem sucesso, e, periodicamente, supositório de glicerina.
A paciente recebeu aleitamento natural exclusivo até os 6 meses de vida e, durante este período, evacuava 2 a 3 vezes por dia, fezes pastosas sem dificuldade.
A mãe introduziu dieta do desmame a partir dos 7 meses constituída por leite de vaca integral com farinha de cereais (Mucilon de arroz e aveia®) e dieta sólida contendo glúten (macarrão).
Como antecedente familiar relevante a paciente tem uma irmã de 6 anos que sofre de epilepsia de difícil controle desde os 3 anos de idade.
Ao exame físico: peso 11,4 kg e estatura de 88,5 cm (ambos os dados antropométricos no terceiro percentil). Apresentava palidez cutânea +/++++, massa palpável de consistência endurecida na fossa ilíaca e flanco esquerdo. A inspeção anal revelou-se sem anormalidades e no toque retal pode-se palpar pequena quantidade de fezes de consistência endurecida.
Nesta ocasião foram consideradas as seguintes hipóteses diagnósticas: baixo peso e baixa estatura (escore z peso/idade= -1,9; estatura/idade= -1,6; peso-estatura= -1,5), constipação crônica e anemia ferropriva.
Foram solicitados os seguintes exames de investigação laboratorial: hemograma, ferro sérico, ferritina sérica, hormônio tireoestimulante, tirosina livre, urina tipo 1 e cultura, protoparasitológico de fezes e radiografia simples do abdome. Na ocasião foi prescrito desimpactação fecal por enema evacuatório com fosfato de sódio mono e dibásico (Fleet enema®), além de lactulose (Lactulona®), como laxante de manutenção na dose 2 ml/Kg/dia.
A paciente retornou para consulta após 1 mês sem relatar alívio da constipação, porém, foi observado que não havia sido cumprido o esquema terapêutico proposto.
Em virtude do baixo peso e da baixa estatura, além da deficiência de ferro e ferritina séricas (tabela 1) identificadas, foram solicitados testes de avaliação da função digestivo-absortiva (teste do H2 no ar expirado com sobrecargas de glicose, frutose, lactose e lactulose) e determinação do anticorpo antitransglutaminase tecidual (AATG) e imunoglobulina A sérica (tabela 2).
Tabela 1: Caso 1 – Investigação laboratorial
| Ferro | 32mcg/dL (37 a 170mcg/dL) |
| Ferritina | 8,4ng/mL (11 a 307ng/mL) |
| TSH | 1,24µUI/mL (0,34 a 5,6 µUI/mL) |
| T4 Livre | 0,8ng/dL (0,58 a 1,64ng/dL) |
| Parasitológico de fezes – 3 amostras | Negativo |
| Urina 1 | Normal |
| Hb; Ht | 11,5g/dL; 35% |
Exames realizados para investigação de baixo peso e baixa estatura. Entre parênteses, estão discriminados os valores de referência.
Tabela 2: Caso 1- Investigação laboratorial utilizando o teste do hidrogênio no ar expirado (valores expressos em partes por milhão – PPM)
| Frutose | Lactose | Lactulose | Glicose | |
| Jejum | 0 | 4 | 1 | 0 |
| 15 min | 0 | 3 | 0 | 0 |
| 30 min | 10 | 0 | 0 | 0 |
| 45 min | 27 | 0 | 8 | 0 |
| 60 min | 36 | 14 | 27 | 1 |
| 90 min | 15 | 7 | 20 | 1 |
| 120 min | 10 | 10 | 12 | 0 |
Teste do hidrogênio no ar expirado com sobrecarga dos seguintes carboidratos: glicose (G), frutose (F), lactose (L) e lactulose (Lac). Os testes com G, L e Lac revelaram-se dentro da normalidade (elevação dos níveis de H2 no ar expirado inferiores a 20 PPM em relação ao nível de jejum). No caso da Lac, é esperada elevação do nível de H2 no ar expirado após o tempo de 60 minutos, posto que trata-se de carboidrato não absorvível, e esta elevação representa a ação fermentativa da flora bacteriana colônica. O teste com F resultou em má absorção deste carboidrato, porém não revelou intolerância, posto que a paciente não apresentou quaisquer sintomas de intolerância.
Em virtude da dosagem do anticorpo antitransglutaminase sérica ter-se revelado acima do valor de referência (33,62 unidades – valor de referência menor que 20 unidades) foi solicitada a realização da biópsia de intestino delgado por via endoscópica. Apresentou nível sérico da Imunoglobulina A 111,1mg/dL (valor de referência entre 24 a 190mg/dL).
A análise histológica evidenciou atrofia vilositária subtotal com linfocitose intraepitelial difusa e discreto aumento do infiltrado linfoplasmocitário na lâmina própria (classificação Marsch 3A)(7) (Figuras 1 e 2).
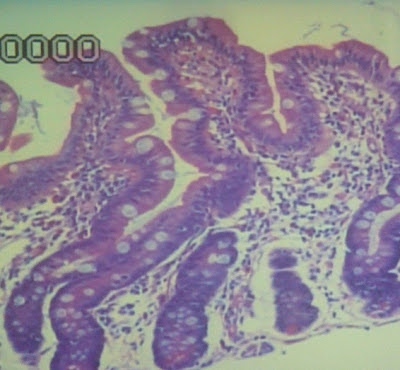
Figura 1. Espécime de biópsia do intestino delgado evidenciando atrofia vilositária subtotal com linfocitose intra-epitelial e discreto aumento do infiltrado linfoplasmocitário na lâmina própria (10X HE).
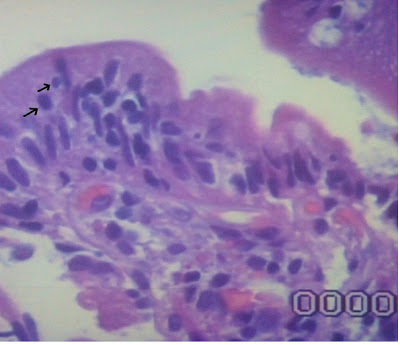
Figura 2. Espécime de biópsia do intestino delgado em maior aumento evidenciando uma vilosidade intestinal com a presença de linfócitos intra-epiteliais em grande quantidade, identificados pelas setas (100X HE).
Diante deste achado histopatológico foi estabelecido o diagnóstico de DC e introduzida dieta isenta de glúten. Após 2 meses do início do tratamento dietético a paciente passou a apresentar fezes pastosas com frequência diária das evacuações.
Caso 2
Paciente do sexo feminino, 30 meses de idade, apresentava queixa de constipação crônica com escape fecal, a partir da retirada das fraldas, o que ocorreu aos 27 meses de vida.
Segundo a mãe, a paciente apresentava dor para evacuar, com fezes endurecidas e volumosas, sem presença de sangue ou outros elementos patológicos, com frequência de a cada 5 dias. Era medicada com lactulose (Farlac) em dose abaixo da preconizada, sem sucesso.
Paciente recebeu aleitamento misto até os 8 meses de vida e, durante este período, evacuava 2 a 3 vezes por dia, fezes pastosas sem dificuldade.
Mãe introduziu dieta sólida a partir dos 6 meses constituída por leite de vaca (fórmula adequada para a faixa etária) e dieta sólida própria para a idade de acordo com a orientação do pediatra. A introdução de farinhas derivadas do trigo se deu nesta ocasião.
Como antecedente familiar relevante o avô é portador de Doença de Crohn (sic) e a mãe sofre de constipação crônica.
Ao exame físico: peso= 11,7 kg e estatura= 92 cm (escore z peso/idade=-1,37; estatura/idade=-0,78; peso-estatura=-1,04). Apresentava aspecto emagrecido, abdome distendido com massa palpável no flanco esquerdo. Na ocasião foram consideradas as seguintes hipóteses diagnósticas: 1- baixo peso 2- constipação crônica.
Foi solicitado raio X simples de abdome que revelou imagem com excesso de gases e fezes em toda a topografia colônica, e sugestão de existência de massa fecal retida na ampola retal. A mãe foi, então, orientada a realizar desimpactação fecal com clister de Fosfoenema e posteriormente manutenção com lactulose à dose de 2 ml/kg/dia e óleo mineral à dose de 2 ml/kg/dia.
Como a paciente mantivesse a queixa de constipação e retardo do ritmo de crescimento um ano após a conduta inicial, peso= 13,1 kg e estatura= 98 cm (escore z peso/idade=-1,07) foram solicitados os seguintes exames laboratoriais: hemograma, hormônio tireoestimulante, tirosina, tirosina livre, triiodotironina, glicemia de jejum, IgE, ferro, ferritina, cálcio, fósforo e fosfatase alcalina séricos. Foram também solicitados os seguintes testes sorológicos para rastreamento de DC, a saber: anticorpo anti-gliadina IgA e IgG, anticorpo anti-endomíseso, anticorpo antitransglutaminase tecidual e determinação dos antígenos de hiscompatibilidade leucocitária (HLA) DQ2 e DQ8.
Diante dos resultados positivos para os marcadores de DC, a saber: EMA 1/320, AGA 9,9, AATG 165, HLA DQ2 +, foi realizada a biópsia de duodeno por via endoscópia que revelou à macroscopia imagem da mucosa duodenal em ladrilho, sugestiva da DC. A microscopia óptica comum evidenciou atrofia vilositária de grau moderado com significativo aumento dos linfócitos intra-epiteliais; na lâmina própria havia aumento do infiltrado linfo-plasmocitário e hiperplasia das glândulas crípticas (Marsh 2) (7).
A paciente foi orientada a realizar dieta isenta de glúten, a qual foi bem sucedida, com desaparecimento da queixa de constipação após 1 mês do tratamento dietético.
O presente projeto foi aprovado pelo Comitê de Ética da Escola Paulista de Medicina/Universidade Federal de São Paulo.
DISCUSSÃO
A DC celíaca é uma intolerância permanente ao glúten, e é considerada uma enteropatia crônica imunomediada (2).
A prevalência da DC na Europa e Estados Unidos da América tem sido descrita variando de 1 caso para cada 100-200 indivíduos (4). Oliveira et al. (8), em São Paulo, Brasil investigando doadores de sangue demonstraram que a DC não deve ser considerada uma enfermidade rara, sendo sua prevalência de, pelo menos, 1:214 indivíduos.
Além da forma clássica as outras formas reconhecidas são: 1- assintomática ou silenciosa: enteropatia típica sensível ao glúten, porém com ausência de manifestações clínicas. Grande parte deste grupo é composto por parentes de primeiro grau de pacientes com DC e pacientes com diabetes insulino-dependente (4); 2- não clássica ou atípica é caracterizada por quadro mono ou paucissintomático. Tem início mais tardio na infância. Os pacientes podem apresentar manifestações isoladas como baixa estatura, anemia por deficiência de ferro refratária ao tratamento, artrite ou artralgia, convulões, hipoplasia do esmalte dentário, dermatite herpetiforme, hipertransaminasemia, puberdade precoce, dor abdominal recorrente e constipação (4).
As citações de constipação como um dos sintomas de forma atípica da DC, particularmente em artigos de revisão, são recorrentes, porém, são raras as descrições comprovadas de constipação como sintoma da enfermidade, disponíveis na literatura.
No extenso levantamento bibliográfico realizado encontramos apenas 2 artigos que descrevem constipação como sintoma de DC na faixa pediátrica. Egan-Mitchell et al, em 1972, estudaram 112 crianças com diagnóstico de DC e encontraram que 10,7% (12 crianças) apresentavam constipação (5). Por outro lado, Sharma A et al, em 2007, investigaram crianças com suspeita diagnóstica de DC e constataram que constipação, como manifestação atípica, esteve presente em 4% (1/18) dos casos (6). Estas raras descrições de constipação como manifestação atípica de DC levaram Hungerford C, em 1996, a enviar uma carta ao editor da revista Australian Family Physician, na qual revelou seu desapontamento pela falta da descrição deste sintoma em crianças, pois em sua experiência pessoal, constipação crônica é um sintoma não raro em pacientes adultos portadores de DC (10).
A DC é cada vez mais reconhecida na população adulta sem que conste a queixa de diarréia, com uma porcentagem maior de pacientes que se apresentam como indivíduos assintomáticos, frequentemente detectados em exames de triagem. As formas atípicas estão na verdade se tornando típicas (11).
A Sociedade Norte Americana de Gastroenterologia Pediátrica Hepatologia e Nutrição recomenda que a DC seja considerada no diagnóstico diferencial das crianças com sintomas persistentes do trato gastrointestinal, incluindo dor abdominal recorrente, constipação e vômitos (12). Em 2007, um estudo multicêntrico realizado nos EUA, demonstrou que uma intensificação na realização de testes de triagem para DC poderia aumentar a detecção destes pacientes no país (13). Neste estudo realizado entre 2002 e 2004, foram diagnosticados 22 casos de DC em 976 pessoas investigadas e destas, 4 apresentavam sintomas de constipação. Comparando-se com as taxas de diagnóstico anteriores a esta intensificação nos testes de triagem, observou-se um aumento bastante significativo de novos casos, saltando de 0,27 casos para 11,6 casos para cada 1000 pacientes investigados.
Nos nossos 2 casos as pacientes apresentavam quadro de constipação crônica além de também apresentar valores negativos nas relações do z-escore para peso e estatura. É do conhecimento geral que a prevalência de constipação crônica é bastante elevada na população pediátrica que busca atenção médica em gastroenterologia, e que, em sua imensa maioria a queixa é decorrente de um transtorno funcional. Entretanto, quando a constipação se manifesta acompanhada de outros sinais de alarme, como, por exemplo, algum grau de agravo nutricional, este evento deve servir de indicador para que se aprofunde a investigação diagnóstica. Em ambos os nossos casos durante o seguimento ambulatorial a constipação persistiu associada a um agravo nutricional, e, por esta razão, foi decidido realizar uma avaliação da função digestivo-absortiva, a qual resultou positiva para DC.
Em conclusão, é necessário enfatizar que a DC pode se apresentar de múltiplas formas, a saber: sintomática, assintomática e atípica. Apesar de ser escassa a descrição da DC cursar com constipação crônica, esta não parece ser uma manifestação atípica de prevalência desprezível. Torna-se, portanto, de extrema importância que os profissionais da saúde estejam atentos para esta manifestação considerada atípica, como possível forma de apresentação da DC e quando tal suspeita for levantada, deve-se realizar a investigação pertinente.
REFERÊNCIAS BIBLIOGRÁFICAS
(1) Sdepanian VL, Morais MB, Fagundes-Neto U. Doença celíaca: características clínicas e métodos utilizados no diagnóstico de pacientes cadastrados na Associação dos Celíacos do Brasil. J Pediatr (Rio J) 2001;77(2): 131-8
(2) National Institutes of Health Consensus Development Conference Statement on Celiac Disease, June 28-30, 2004. Gadtroenterology 2005;128:s1-s9
(3) Sdepanian VL, Morais MB, Fagundes-Neto U. Doença celíaca: a evolução dos conhecimentos desde sua centenária descrição original até os dias atuais. Arq Gastroenterol 1999;36(4):244-257
(4) Fasano A. Clinical Presentation of Celiac Disease in the Pediatric Population. Gastroenterology 2005;128:s68-s73.
(5) Egan-Mitchell B, McNicholl B. Constipation in Childhood Coeliac Disease. Archives of Disease in Childhood 1972;47:238-240.
(6) Sharma A, Poddar U, Yachha SK. Time to recognize atypical celiac disease in Indian children.Indian J Gastroenterol 2007;26(6):269-73.
(7) Oberhuber G, Grandisch G, Vogelsang H. The histopathology of coeliac disease: time for a standardized report scheme for pathologists. European Journal Gastroenterology Hepatology. 1999; 11: 1185-94.
(8) Oliveira RP, Sdepanian VL, Barreto JA, Cortez AJ, Carvalho SO, Fagundes-Neto U et al. High prevalence of celiac disease in brazilian blood donor volunteers based on sceening by IgA antitissue transglutaminase antibody. Eur Journal Gastroenterology Hepatology. 2007;19(1):43-9
(9) Rostom A, Dubé C, Cranney A, Saloojee N, Sy R, Garritty C et al. The diagnostic accuracy of serologic tests for celiac disease: a systematic review. Gastroenterology 2005;128:s38-s46
(10) Hungerford C. Constipation can be a sign of celiac disease. Australian Family Physician 1996;25:802-3.
(11) Rampertab SD, Pooran N, Singh P, Green PH. Trends in clinical presentation of celiac disease in the US over the last fifty years .Gastroenterology 2003, 124(4) Suppl 1: A659.
(12) Hill ID, Dirks MH, Liptak GS, Colletti RB, Fasano A, Guandalini S et al. Guideline for the Diagnosis and Treatment of Celiac Disease in Children: Recommendations of the North American Society for Pediatric Gastroenterology, Hepatology and Nutrition. Journal of Pediatric Gastroenterology & Nutrition: 2005; 40(1):1-19.
(13) Catassi CMPH, Kryszak DBS, Louis-Jacques O, Duerksen DR, Hill I, Crowe SE. Detection of Celiac Disease in Primary Care: A Multicenter Case-Finding Study in North America.The American Journal of Gastroenterology. 2007;102(7):1454-60.